La guía de la OMS traducida al castellano por expertos de la SEPR, titulada: «RESERVAS NACIONALES EN CASO DE EMERGENCIA RADIOLÓGICA Y NUCLEAR: ASESORAMIENTO NORMATIVO», ha sido la noticia de la SEPR más visitada en 2024, con casi 1730 visitas. Esta guía es una actualización de una versión anterior de la OMS de 2007 y su traducción al castellano fue propuesta por la coordinadora de la Guía, la Dra Zhanat Carr.
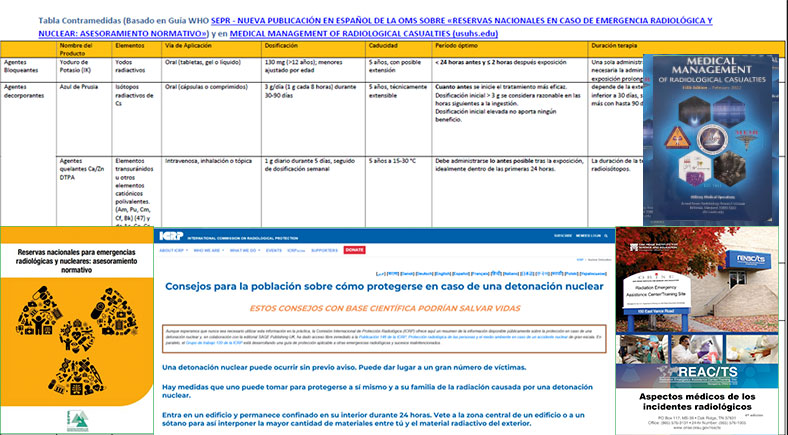
En este documento se presenta una tabla que hemos elaborado a partir de esta guía para un uso más práctico, con modificaciones resaltadas teniendo en cuenta el documento de la WHO y AFFRI. Esta guía a pesar de estar en un formato sencillo y breve, es tremendamente útil y de rápida y fácil aplicación sobre un tema tan relevante, más aún en los tiempos en los que nos encontramos.
Además de esta tabla, hemos creado otra nueva donde se puede encontrar una recopilación de las dosis para contramedidas, extraída, traducida y modificada de la guía original del Instituto Oak Ridge, que asocia, para cada contramedida una columna con los radionucleidos para los que sería útil su uso como tratamiento preferente e indicando el tratamiento alternativo si no existiese el preferente. Disponible en https://www.sepr.es/comunicacion/noticias/noticias-espana/1044-disponible-en-castellano-la-guia-aspectos-medicos-de-los-incidentes-radiologicos-del-instituto-oak-ridge-para-la-ciencia-y-la-educacion
La coordinación y el manejo en las emergencias de cualquier tipo, es clave para evitar graves consecuencias para la población, como hemos podido evidenciar en la DANA de nuestra querida Comunidad Valenciana. Ante posibles futuras emergencias radiológicas y/o nucleares, es de vital importancia mantener informados a los ciudadanos. Es por ello que, desde la Sociedad Española de Protección Radiológica (SEPR), se redactaron unas recomendaciones para la población en caso de accidente nuclear/radiológico, extraídas de la Comisión Internacional de Protección Radiológica (ICRP).
En el manejo de una emergencia radiológica-nuclear, a nivel asistencial, es fundamental el uso de contramedidas médicas, tanto radioprotectores, para los primeros respondedores, militares y sanitarios, como radiomitigadores para reducir las consecuencias para la salud de las personas afectadas. Como se menciona en la Guía de la OMS, y se indica en la tabla (adjunta/enlace), las primeras horas son clave para reducir las consecuencias en cualquier emergencia y debemos estar preparados.
Disponer de una reserva estratégica nacional de estos compuestos es complejo. Se deben considerar las caducidades de estos productos, el coste de compra, la escasez en el mercado global, almacenamientos, etc…
Debemos garantizar su disponibilidad, optimizar y analizar diferentes métodos de gestión de las compras y reservas, crear un inventario físico y virtual, y organizar un sistema de préstamo internacional a corto plazo. El intercambio de productos entre países es muy importante, ya que si se produjera un accidente a gran escala, muchos países se verían afectados y el apoyo mútuo sería vital para afrontar la situación.
Actualmente en España, sólo dos centros tiene la categoría de “CAIC” (Centro de Atención a Irradiados y Contaminados), el Hospital Gregorio Marañón de Madrid y el Hospital Universitario y Politécnico La Fe de Valencia.
En caso de accidente nuclear y/o radiológico a gran escala, muchos más hospitales en España podrían incluirse como hospitales “CAIC”, ya que el número de víctimas podría ser elevado y se necesitaría el soporte y apoyo de más centros. Es importante dar a conocer los protocolos a seguir, implementarlos en otros hospitales y mantenerlos actualizados. En este enlace se puede acceder a la guía del instituto Oak Ridge (centro de referencia internacional) actualizada en castellano (SEPR - Disponible en castellano la Guía “Aspectos médicos de los incidentes radiológicos” del Instituto Oak Ridge para la Ciencia y la Educación).
Por último y no menos importante, resaltar la importancia de la formación de los profesionales en el manejo médico y sanitario desde una perspectiva global a todos los niveles asistenciales, empezando por médicos y enfermeras y pasando por todos los trabajadores (TCAEs, celadores, auxiliares, personal de seguridad, de laboratorios, etc). En ningún curriculum docente ni plan de estudios hay temario referente a esto.
En este contexto, del 24 al 29 de noviembre de 2024 tuvo lugar en Roma, el curso: Software Tools for Triage of the Acute Radiation Syndrome: a practical workshop (StTARS), al que asistieron el Dr Juan Gomis Ferraz, de la Sección de Vigilancia Médica del Servicio de Protección Radiológica del Hospital la Fe y tres facultativos del Hospital Gregorio Marañón de Madrid, del que próximamente publicaremos un resumen.
En el contexto de las contramedidas médicas, presentaron la guía: MEDICAL MANAGEMENT OF RADIOLOGICAL CASUALTIES (usuhs.edu), de la cual extraemos algunos de los elementos, para completar la tabla de la Guía de la OMS.
Además de presentar esta guía, queremos destacar de una forma muy resumida, los principales problemas médicos que podrían presentarse, y los biomarcadores y parámetros analíticos recomendados en caso de accidente, y que no están indicados en ninguna guía ni protocolo actual a nivel nacional, y son de vital importancia para un buen manejo del paciente (hemos modificado el texto para adaptarlo al castellano e incluido webs interesantes):
PROBLEMAS MÉDICOS PRINCIPALES
- Las víctimas de terrorismo radiológico o eventos de guerra, requieren diagnóstico y tratamiento rápidos tanto para condiciones médicas y quirúrgicas, como para aquellas relacionadas con la exposición a radiación. El personal médico y de enfermería nunca va a recibir una dosis significativa de radiación al atender a pacientes afectados por radiación. La única excepción podría ocurrir si fragmentos de metralla altamente radiactivos estuvieran incrustados en el paciente. Esto rara vez sucede, pero debe considerarse en la planificación y el manejo asistencial.
- La dosis de radiación puede estimarse de manera temprana después del evento mediante la historia clínica, recuentos sanguíneos seriados y el Tiempo hasta el vómito (Time to Emesis) (TE). La dosis puede confirmarse posteriormente con un bioensayo de aberraciones cromosómicas, el estándar actual de referencia (biodosimetria).
- Los datos de un CBC (Contaje Sanguíneo Completo) basal inicial, repetido cada seis horas, pueden analizarse eficazmente utilizando diferentes herramienta:
- (AFRRI, Research, Assessment of Radiation Injury (usuhs.edu)) de evaluación de biodosimetría AFRRI (BAT).
- la aplicación móvil de evaluación de triaje radiológico para primeros respondedores (Mobile FRAT) (Request to Download (google.com)).
- El módulo H del Instituto de Radiobiología Bundeswehr puede utilizarse para predecir efectos y recomendar acciones (Health Physics (lww.com) y aquí para descargar: H-Module - Apps en Google Play).
- La depleción de linfocitos sigue una cinética de primer orden dependiente de la dosis después de incidentes con radiación gamma de alto nivel o incidentes críticos, mientras que la relación N/L (neutrófilos/linfocitos) aumenta en los primeros días posteriores a la exposición. Ambos son indicadores sensibles de la dosis de radiación.
- Si el TE < 2 horas, la dosis efectiva a cuerpo entero es al menos 3 Gy. Si el TE < 1 hora, la dosis a cuerpo entero probablemente excede los 4–6 Gy. Por el contrario, si el paciente no ha vomitado dentro de las 8–10 horas posteriores al evento, es probable que la dosis de cuerpo entero sea < 1 Gy.
- El manejo médico de pacientes con exposición aguda moderada a severa a la radiación (dosis efectiva de cuerpo entero > 3 Gy) debe centrar en la administración precoz de factores estimulantes de colonias (CSFs) para mejorar la recuperación hematopoyética. Todos estos compuestos disminuyen la duración de la neutropenia inducida por radiación y estimulan la recuperación de neutrófilos, aunque con cierta variabilidad.
- Actualmente, los únicos CSFs hematopoyéticos aprobados por la Food and Drug Administration (FDA) para el manejo de la neutropenia asociada al tratamiento son formas recombinantes del factor estimulante de colonias de granulocitos (G-CSF, Neupogen), factor estimulante de colonias de granulocitos y macrófagos (GM-CSF, Leukine), la forma pegilada del G-CSF (Neulasta) y Nplate (Romiplostim). (Aconsejamos consultar la pestaña “Síndrome de Irradiación Aguda” para ver las dosis recomendadas). Para pacientes que desarrollen neutropenia febril inducida por radiación, se recomienda seguir las guías actuales de la Sociedad de Enfermedades Infecciosas de América (IDSA) para la neutropenia de alto riesgo.
BIOMARCADORES INICIALES REQUERIDOS PARA LOS LABORATORIOS
(EN LA ZONA DE EMERGENCIA O HOSPITAL QUE GESTIONE LA EMERGENCIA)
- Contaje sanguíneo completo (CBC) diferencial y repetición cada 6 horas: Para evaluar la cinética de linfocitos y calcular la relación N/L (neutrófilos/linfocitos).
- Amilasa sérica (basal y diaria después de 24 horas): Se espera un aumento dosis-dependiente en la amilasa después de 24 horas.
BIOMARCADORES IMPORTANTES A OBTENER POR PARTE DE LOS LABORATORIOS (SI ES POSIBLE)
- Niveles de ligando FLT-3 en sangre: Marcador de daño hematopoyético.
- Citrulina en sangre: La disminución de la citrulina indica daño gastrointestinal (GI).
- Estudios citogenéticos con índice de dispersión para evaluar exposición parcial del cuerpo.
- Interleucina-6 (IL-6): Marcador que aumenta con dosis más altas de radiación.
- G-CSF cuantitativo: Marcador que aumenta con dosis más altas de radiación.
- Proteína C-reactiva (CRP): Aumenta con la dosis; muestra potencial para discriminar entre pacientes con exposición mínima y alta.
- Actividad de amilasa sérica: Aumenta con la dosis un día después de la irradiación.
CUESTIONES HOSPITALARIAS PARA LA GESTIÓN DEL SINDROME DE IRRADIACION AGUDO (SIA) GRAVE
- Profilaxis antibiótica, así como agentes antivirales y antifúngicos.
- Aislamiento de barrera; descontaminación gastrointestinal.
- Tratamiento precoz con citocinas.
- Cierre precoz de las heridas quirúrgicas y evitar de procedimientos invasivos innecesarios.
- Los pacientes de SIA con dosis en todo el cuerpo > 2-3 Gy deben estar en salas de aislamiento.
- El personal médico debe ser consciente de la necesidad de un riguroso control ambiental, incluido posiblemente el aislamiento con flujo laminar, el lavado de manos estricto, y batas y mascarillas quirúrgicas para el personal.
- Las intervenciones fisiológicas incluyen el mantenimiento de la acidez gástrica, evitar los antiácidos y los bloqueadores H2, utilizar sucralfato para la profilaxis de la úlcera de estrés cuando esté indicado para reducir la colonización gástrica y la neumonía, y alimentación enteral oral rápida cuando sea factible.
- Povidona yodada o clorhexidina para la desinfección de la piel y champú. Higiene oral rigurosa.
Alegria Montoro Pastor
Juan Gomis Ferraz
Sº de Protección Radiológica Hospital Universitario y Politécnico La Fe de Valencia
Grupo de Investigación de imagen médica GIBI230
María Isabel López Ibáñez
Medico E.A.P. del Centro de Salud Nápoles y Sicilia (Valencia)

